Акне и розацеа — победить и не навредить
Перед современной дерматологией стоит множество важных задач. Одна из них — разработать эффективные средства для борьбы с болезнями кожи, которые требуют длительного лечения и сильно снижают качество жизни пациентов.
К последним относятся акне и розацеа. У этих, казалось бы, разных заболеваний есть схожие черты: у них всегда несколько причин появления, они связаны со снижением клеточного иммунитета и возникают на фоне здоровой кожи (если присмотреться к непораженным участкам, то они, как правило, ровного цвета).
АКНЕ: ВСТРЕЧАЕТСЯ ЧАСТО, ЛЕЧИТСЯ СЛОЖНО
Акне — неинфекционное глобально распространенное заболевание: с ним сталкиваются от 80 до 90% людей во всем мире. Обычно оно возникает в возрасте от 8 лет до 21 года. Средний возраст появления акне у девочек — 11 лет, у мальчиков — 12. Болезнь может длиться от 3 месяцев до 5–40 лет. После 25 лет от угревой сыпи страдают 12% женщин и 3% мужчин. У 20% больных остаются рубцы.
Причин возникновения акне всегда несколько: наследственность, жирность кожи, плохая экология, нарушение иммунитета, избыточная выработка андрогенов, некоторые хронические заболевания и препараты, курение, длительный стресс и, согласно последним исследованиям, преобладание в рационе молочных продуктов.
Как ни странно, не всегда высыпания связаны с повышением уровня мужских гормонов. Бывают случаи, когда гормональный фон у страдающих акне в норме. Не стоит считать, что те, у кого появилось акне, недостаточно ухаживали за кожей. Окислившееся кожное сало находится очень глубоко, его нельзя вымыть или "вытянуть" обычной косметикой для ухода.
Различают 4 формы болезни:
- На коже есть комедоны, но они не воспалены.
- Папуло–пустулезные высыпания.
- Папулы с рубцами.
- Узелково–рубцующаяся форма.
Из–за жизнедеятельности бактерии Propionbacterium acnes, которая взаимодействует с триглицеридами кожного сала, перерабатывает глицерин и выделяет свободные жирные кислоты, жирная кожа воспаляется, а избыточная выработка кожного жира приводит к тому, что сальная железа закупоривается, и в ней образуется микрокомедон. Эти процессы снижают клеточный иммунитет и защитный барьер кожи, т.к. в ней уменьшается концентрация линолевой кислоты. Интересно, что Propionbacterium acnes не всегда обнаруживается в содержимом папул: от 20 до 54% кожного сала в них стерильно.
В большинстве случаев акне поражает лицо и шею, однако высыпания встречаются также на груди и спине (бакне). Существует и акне новорожденных, но оно связано с влиянием гормонального фона матери, которое еще проявляется в первые дни жизни ребенка.
Сейчас дерматовенерологи применяют для лечения высыпаний комплексный подход, особенно для больных средней и тяжелой формой акне. Активно используются антибиотики (эритромицин, тетрациклин, линкомицин, клиндамицин) и противовоспалительные средства (оксиды серы и цинка, азелаиновая и салициловая кислота, бензоилпероксид) и растительные экстракты, например, алоэ и мирта. Однако в последнее время дает о себе знать проблема антибиотикорезистентности, когда антибактериальные средства не помогают даже при неосложненных формах заболевания. Чтобы этого избежать, специалисты стараются использовать другие препараты для лечения, например, ретиноиды — третиноин, изотретиноин, адапален и тазаротен. Самый известный из них — изотретиноин (13–цис–ретиноевая кислота). На его основе больше 20 лет назад был создан препарат "Роаккутан", который по праву считается прорывом в лечении угревой сыпи. Но при лечении ретиноидами возникают неприятные побочные эффекты: сухость кожи и слизистых оболочек, головные боли, нарушение липидного обмена в печени, тендинит. Кроме того, при их приеме и некоторое время после терапии нельзя беременеть, т.к. ретиноиды способны оказывать тератогенное действие на плод.
Если акне у девушек и женщин связано с нарушением гормонального фона, то гинеколог-эндокринолог может назначить им комбинированные оральные контрацептивы, которые помогут восстановить гормональный баланс в организме. Разумеется, их прием необходимо сочетать с лечением у дерматовенеролога.
Несмотря на то, что с каждым годом методы лечения акне совершенствуются, дерматовенерологи полагают, что вылечить заболевание навсегда пока невозможно, и даже если пациенту удалось избавиться от высыпаний, нет гарантий, что они не появятся снова. Также нельзя забывать, что борьба с угревой сыпью длится долго, а лечение сопровождается неприятными побочными эффектами:
- сухость и ломкость кожи (ксероз);
- конъюнктивит;
- головная боль;
- снижение настроения, депрессия (редко);
- обострение высыпаний в начале лечения;
- алопеция.
Чтобы снизить их проявление, дерматовенерологи прибегают к сопроводительной терапии лечения акне, т.е. использованию специальных косметических средств. Они некомедогенны (не забивают поры), гипоаллергенны, с минимальным количеством консервантов и отдушек. Важно, что в их состав не входит этиловый спирт: его контакт с акне может привести к образованию рубцов.
Пациентов старше 30 лет волнует вопрос, как можно не только избавиться от высыпаний, но и не допустить других проблем, например, преждевременных морщин, сухости и пигментных пятен. Специально для этой категории больных разработаны средства, которые не только борются с акне, но и поддерживают баланс кожи. Обычно это кремы и эмульсии.
Чтобы предотвратить осложнения, начать лечение акне нужно как можно скорее, даже если у пациента почти нет воспалений и папул. Своевременная терапия поможет избежать рубцов, эритрем, хронических дерматитов и гиперпигментации кожи.
Если лечение не дает ощутимого эффекта через 1–2 месяца после начала, то его меняют с учетом индивидуальных особенностей пациента и степени тяжести заболевания.
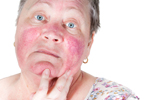
РОЗАЦЕА — БОЛЕЗНЬ ЧУВСТВИТЕЛЬНОЙ КОЖИ
Розацеа (розовые угри) — неинфекционное заболевание кожи лица. Для него характерно наличие воспаления, эритремы, папул и пустул, а также появление ринофимы. Средний возраст больных — 30–50 лет. Женщин среди них больше, чем мужчин, однако у последних заболевание развивается быстрее и протекает тяжелее, приводя к гиперплазии сальных желез. В нашей стране этой болезнью страдает примерно 5% населения.
Обычно розацеа поражает лоб, нос, щеки, подбородок и веки. Наиболее часто ей подвержены обладатели комбинированной и чувствительной кожи, чья внешность относится к 1 и 2 фототипу.
Болезнь сопровождается воспалением, расширением сосудов, отечностью, нейрососудистыми нарушениями и структурными изменениями кожи.
Факторы, обостряющие проявления розацеа:
- Повышение кровоснабжения лица из-за температуры воздуха, употребления алкоголя или горячих напитков, специй и т.д.
- Лабильность нервной системы.
- Длительное пребывание на солнце или на морозе.
- Некоторые косметические средства.
- Интенсивные физические нагрузки.
- Длительное применение стероидных мазей.
- Кожный клещ Demodex.
- Изменение гормонального фона.
Методы лечения розацеа подбираются для каждого больного индивидуально в зависимости от тяжести заболевания и наличия сопутствующих патологий. Главная задача — побороть воспаление, снизить риск рецидива и осложнений и повысить качество жизни пациента. Поэтому при необходимости к лечению розацеа привлекаются и другие специалисты помимо дерматовенерологов, например, эндокринологи, терапевты, гастроэнтерологи, неврологи.
В качестве лекарств используются антибиотики в форме мазей и растворов, ретиноиды, противовоспалительные и антигистаминные препараты, гели и мази на основе азелаиновой кислоты — к примеру, "Азелик" или "Мирвазо". Если это офтальморозацеа, то к вышеперечисленным препаратам добавляются увлажняющие глазные капли.
В качестве дополнительных методов по назначению врача могут применяться примочки с настоями ромашки и шалфея, витамины А и Е, криотерапия и электрокоагуляция.
Во время болезни и после выздоровления необходимо тщательно оберегать кожу от воздействия солнца. Для этого нужно использовать солнцезащитные кремы и эмульсии с фактором защиты не меньше 30SPF. Также важно, чтобы косметика не содержала раздражающих компонентов.
По материалам мероприятий в рамках XI Международного форума дерматовенерологов и косметологов